Атриовентрикулярная блокада (АВ-блокада)
За сердечные сокращения отвечают электрические импульсы. Они образуются в синусовом узле сердца, а затем передаются к желудочкам.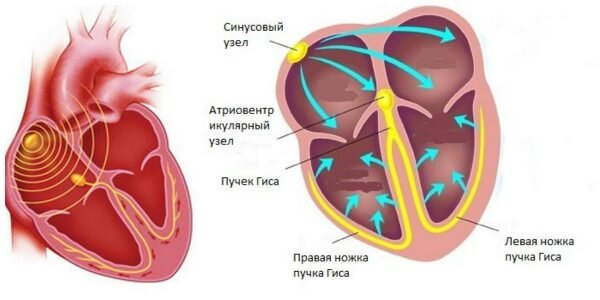
Если импульсы по какой-то причине не могут нормально проходить по тканям сердца, говорят об атриовентрикулярной блокаде. Это состояние может быть практически незаметным для пациента, но в тяжёлых случаях оно опасно для жизни.
Что такое атриовентрикулярная блокада
Сердце имеет собственную электрическую систему, которая задаёт ритм его сокращений. Электрический импульс формируется в особой зоне правого предсердия — синусовом узле
. Он заставляет предсердия (верхние камеры сердца) сокращаться, перекачивая поступающую в них кровь в желудочки (нижние камеры сердца).
Затем импульс переходит в желудочки, заставляя сокращаться и их, чтобы проходящая через них кровь выбрасывалась в артерии.
Между верхними и нижними камерами сердца находится атриовентрикулярный узел.
Его задача —
проводить электрический импульс,
но при этом обеспечивать небольшую задержку, чтобы кровь
успевала перетечь из предсердий в желудочки,
прежде чем те сократятся.
- ножки пучка Гиса — две ветви, которые передают электрический сигнал по правому и левому желудочку соответственно;
- волокна Пуркинье — финальная часть проводящей системы, которая непосредственно вызывает сокращение желудочков.
При атриовентрикулярной блокаде (АВ-блокаде) электрический сигнал либо существенно замедляется, либо блокируется полностью на уровне атриовентрикулярного узла или других компонентов проводящей системы.
Это приводит к нарушению нормального ритма сердца, поскольку желудочки сокращаются с задержкой или не сокращаются вовсе.
В зависимости от степени блокады сердце может замедляться, а в тяжёлых случаях — практически переставать эффективно перекачивать кровь. Однако
АВ-блокада не всегда означает серьёзную угрозу для жизни. В ряде случаев она протекает бессимптомно и выявляется случайно во время планового обследования. Но иногда нарушение проводимости сердца
может привести к серьёзному ухудшению кровообращения и даже смерти.
Причины АВ-блокады
Атриовентрикулярная блокада
может возникнуть у людей разного возраста и состояния здоровья. Причины бывают различными — от
возрастных изменений, вызывающих износ сердечной проводящей системы, до наследственных и инфекционных заболеваний, а также внешнего воздействия и образа жизни.
АВ-блокада 1-й степени нередко встречается у профессиональных спортсменов из-за высокой натренированности сердечной мышцы
Группы риска АВ-блокады:
- люди старшего возраста;
- пациенты с сердечно-сосудистыми заболеваниями или врождёнными пороками сердца;
- люди, принимающие некоторые лекарства (в том числе для лечения артериальной гипертензии, аритмии);
- пациенты, перенёсшие инфекционные заболевания (например, сифилис или токсоплазмоз);
- пациенты после операций на сердце;
- спортсмены.
- Возрастные изменения
Одна из наиболее распространённых причин АВ-блокады — возрастные изменения в тканях проводящей системы сердца. Они постепенно деградируют и замещаются соединительной тканью, и электрические импульсы хуже проходят через атриовентрикулярный узел.
АВ-блокада зачастую выявляется у людей старше 60–70 лет
Сердечно-сосудистые заболевания
Сердечно-сосудистые заболевания повышают риск развития АВ-блокады из-за постепенного
ухудшения качества тканей сердца, в том числе его проводящей системы.
Сердечно-сосудистые заболевания, которые могут вызвать АВ-блокаду:
- ишемическая болезнь — недостаточное кровоснабжение сердца;
- артериальная гипертензия;
- инфаркт миокарда — отмирание клеток сердечной мышцы с последующим образованием рубцовой ткани;
- кардиомиопатия — структурные изменения в тканях сердца: утолщение, растяжение;
- миокардит — воспаление сердечной мышцы, которое может возникнуть после инфекционных заболеваний, в том числе гриппа;
- врождённые пороки сердца, например нарушения в структуре клапанов или перегородок между камерами сердца.
- Осложнение на фоне лечения
- Некоторые лекарственные препараты могут негативно влиять на проводимость сердечной мышцы, вызывая замедление или блокировку передачи импульсов в атриовентрикулярном узле. Среди них — средства для лечения гипертонии, аритмии, сердечной недостаточности.
Операции на сердце, например по замене клапанов или при лечении врождённых пороков, могут привести к механическому повреждению проводящей системы сердца и вызвать АВ-блокаду.
Системные нарушения
АВ-блокада может быть вызвана некоторыми хроническими заболеваниями, в том числе системной
красной волчанкой, гипотиреозом.
К примеру, при системной красной волчанке повреждаются ткани сердца и передача электрических импульсов между предсердиями и желудочками замедляется.
При недостаточной выработке гормонов щитовидной железы замедляется обмен веществ, что может влиять на работу сердца.
При обменных нарушениях, в том числе
повышенном уровне калия или повышенном уровне кальция, нарушается проводимость тканей, что может способствовать развитию АВ-блокады.
Повышенные физические нагрузки
У
профессиональных спортсменов часто наблюдается замедление сердечного ритма (так называемая спортивная брадикардия), что может способствовать развитию АВ-блокады. Это связано с повышенной
активностью вагусного нерва, который замедляет работу сердца, а также с изменениями в тканях сердечной мышцы на фоне интенсивных тренировок.
Виды атриовентрикулярной блокады
Атриовентрикулярная блокада классифицируется по месту, характеру течения, а также степени тяжести.
Блокада может возникнуть не только в самом узле, но и в других частях проводящей системы.
Виды АВ-блокады по локализации:
- надузловая — возникает выше уровня АВ-узла, чаще всего в предсердиях. Редко приводит к полной блокаде, но может вызвать задержку электрического импульса;
- внутриузловая блокада — локализуется непосредственно в АВ-узле. Здесь задержка может быть значительной, но чаще всего она частичная и импульсы всё же проходят с замедлением;
- подузловая блокада — локализуется ниже АВ-узла, чаще всего в пучке Гиса или его ветвях. Как правило, вызывает более тяжёлые нарушения в работе сердца.
По характеру течения:
острая —
возникает внезапно, например на фоне острого
инфаркта миокарда, миокардита (воспаления сердечной мышцы);
хроническая — развивается длительно из-за структурных изменений в тканях;
- эпизодическая (интермиттирующая) — проявляется время от времени, часто под влиянием внешних факторов (приём лекарств, стресс, спортивные нагрузки);
- постоянная (персистирующая) — проводимость нарушена постоянно.
- Степени и симптомы АВ-блокады
Атриовентрикулярная блокада может проявляться по-разному в зависимости от степени тяжести. При лёгких формах нарушения проводимости пациенты, как правило, не испытывают дискомфорта. Однако при более выраженной блокаде могут возникать симптомы, вызванные существенным ухудшением кровообращения.
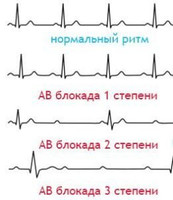
АВ-блокада 1-й степени — наиболее лёгкая форма блокады, при которой все электрические импульсы, передаваемые от
предсердий к желудочкам, проходят через атриовентрикулярный узел, но с задержкой. Это
вызывает увеличение времени между сокращениями предсердий и желудочков.
Такая блокада не приводит к существенным нарушениям работы сердечно-сосудистой системы, но отображается на ЭКГ.
АВ-блокада 2-й степени —
более серьёзное нарушение, при котором часть электрических импульсов не достигает желудочков. Это приводит к тому, что сердце пропускает отдельные сокращения.
Существует два типа АВ-блокады 2-й степени: Мобитц-I и Мобитц-II. Они имеют различные механизмы возникновения и симптомы.
АВ-блокада 2-й степени типа Мобитц-I (Венкебаха) характеризуется постепенным увеличением времени прохождения импульса через АВ-узел до тех пор, пока один из импульсов не проходит вовсе. Такое состояние часто протекает бессимптомно или с минимальными проявлениями (
лёгкое головокружение, чувство перебоев в работе сердца).
АВ-блокада типа Мобитц-I обычно имеет доброкачественное течение. Это значит, что она редко прогрессирует до полной блокады электрических импульсов. Как правило,
она вызвана спортивными нагрузками, приёмом медикаментов или другими внешними факторами.
АВ-блокада 2-й степени типа Мобитц-II характеризуется пропуском отдельных циклов сердцебиения. При этом время прохождения электрического импульса через АВ-узел перед такими пропусками не нарастает. Эта разновидность блокады обычно сопровождается более резкими симптомами: могут возникать обмороки, головокружение, слабость, ощутимые перебои в работе сердца. Риск прогрессирования до полной блокады при такой форме выше, чем при Мобитц-I.
Блокада II типа по Мобицу возникает сразу за АВ-узлом. Электрические сигналы поступают в желудочки с перебоями, что может привести к таким симптомам, как:
- обморок
- головокружение
- боль в груди
- одышка
- тошнота
- усталость
- ощущение, что сердце пропускает удар
АВ-блокада 3-й степени — это
наиболее тяжёлая форма, при которой проводимость между предсердиями и желудочками полностью прекращается.
В результате предсердия продолжают сокращаться, а желудочки работают в своём медленном ритме, что вызывает выраженную брадикардию (замедление сердцебиения).
В результате АВ-блокады 3-й степени развивается чрезвычайно низкая частота сердечных сокращений. Как правило, она сопровождается
тяжёлыми симптомами: частыми обмороками, одышкой, слабостью, снижением артериального давления. Это состояние опасно для жизни и требует немедленного медицинского вмешательства.
Обморок при АВ-блокаде может возникать из-за кратковременной остановки сердца, которая приводит к резкому снижению кровотока в мозг
Возможные симптомы АВ-блокады:
- головокружение и обмороки;
- выраженная слабость, повышенная утомляемость, особенно при физической активности;
- снижение частоты сердечных сокращений (брадикардия) до 40 ударов в минуту или ниже;
- одышка, возникающая даже при незначительных физических нагрузках;
- боль в грудной клетке из-за недостаточного кровоснабжения сердечной мышцы;
- падение артериального давления;
- спутанность сознания из-за недостатка кровообращения.
- При длительной АВ-блокаде человек может испытывать ухудшение памяти, концентрации внимания, раздражительность. Эти симптомы возникают из-за недостатка кислорода, поступающего к внутренним органам, в том числе к головному мозгу.
Развитие атриовентрикулярной блокады
АВ-блокада может развиваться вследствие целого ряда факторов. В зависимости от того, что стало причиной нарушения, будут различаться прогноз и симптомы заболевания, а также его влияние на качество жизни пациента.
Процессы, которые могут приводить к АВ-блокаде:
- фиброз — вместо функциональной ткани сердца образуется соединительная, или рубцовая, ткань, которая неспособна проводить электрические импульсы;
- нарушение электролитного баланса — изменение концентрации в крови минералов (калия, кальция), может замедлять или блокировать проведение электрических сигналов по сердцу;
- дегенеративные процессы в тканях — возрастные изменения, такие как кальцификация (отложение солей кальция) в проводящих путях сердца, замедляют проведение импульсов и могут привести к блокаде;
- токсическое воздействие — некоторые лекарственные препараты (например, бета-блокаторы), а также отравления токсичными веществами могут замедлять или блокировать электрические импульсы в сердце.
Различают внутрисердечные и внесердечные механизмы развития АВ-блокады. Внутрисердечные механизмы связаны непосредственно с заболеваниями или изменениями в сердце, которые приводят к нарушению проводимости. Например, ишемическая болезнь, инфаркт миокарда, инфекционное воспаление сердечной мышцы, травмы грудной клетки, хирургические операции на сердце могут приводить к фиброзу и, как следствие, нарушению передачи электрических импульсов. Особенно опасно повреждение участков сердца, которые регулируют передачу электрических импульсов между предсердиями и желудочками.
Внесердечные механизмы напрямую не связаны с повреждением тканей сердца, но могут влиять на его проводящую систему. Среди них —
электролитные нарушения, системные аутоиммунные заболевания, гормональный дисбаланс, передозировка некоторых лекарств.
Диагностика. К какому врачу обратиться
При частых
головокружениях, перебоях в работе сердца, обмороках, повышенной утомляемости следует обратиться к терапевту или кардиологу. Врач проведёт осмотр, оценит общее состояние здоровья, спросит о симптомах, образе жизни, наследственных предрасположенностях и возможных факторах риска.
Во время осмотра врач измерит пульс и артериальное давление, а также прослушает сердечные тоны с помощью стетоскопа. Это позволит ему сделать первые заключения о работе сердца и возможных причинах симптомов. Если специалист заподозрит нарушения, он назначит инструментальные и лабораторные исследования, чтобы подтвердить или опровергнуть диагноз.
Лечение при блокаде I типа по Мобицу обычно не требуется. Если у пациента нет симптомов, врач может порекомендовать регулярное наблюдение, чтобы убедиться, что блокада сердца не прогрессирует. При наличии симптомов врач может назначить препарат под названием атропин.
Если причиной блокады I типа являются лекарственные средства, состояние зачастую обратимо, как только человек прекращает принимать препарат.
Врачу важно определить, какая степень блокады сердца у человека. Это связано с тем, что прогноз и варианты лечения могут отличаться.
Чтобы диагностировать блокаду сердца, врач может назначить ЭКГ.
Блокада типа 1 по Мобицу вызывает прогрессирующее удлинение интервала PR, которое в конечном итоге приводит к сглаживанию зубца Р. Интервал PR и Р являются частями ЭКГ, используемыми врачами для мониторинга сердцебиения и ритма. Врач также может спросить об истории болезни человека и о препаратах, которые он принимает.
Возможно, человек не в состоянии предотвратить развитие блокады I типа по Мобицу, однако он может предпринять шаги, чтобы предотвратить другие сердечные заболевания.
Врачи рекомендуют:
- соблюдение питательной, хорошо сбалансированной диеты
- выполнение регулярных физических упражнений
- изучение предупреждающих признаков сердечного приступа
- отказ от курения и пассивного курения
- регулярные осмотры
- контроль стресса
- изучение семейной истории и возможных факторов риска
- регулирование уровня сахара в крови
- достижение и поддержание подходящего ИМТ.
Эти советы могут не помочь предотвратить АВ-блокаду, однако могут предотвратить сердечные заболевания и дольше поддерживать сердце человека в хорошей форме.
Блокада сердца по Мобицу 1-го типа может не вызывать никаких симптомов. Врач может обнаружить это состояние только во время обычного обследования или при проверке других состояний с помощью ЭКГ. Однако, если человек чувствует головокружение или теряет сознание, ему следует обратиться к врачу.
Заключение
Блокада типа 1 по Мобицу – это подтип блокады сердца второй степени. Электрические сигналы, управляющие сердцебиением человека, постепенно замедляются, пока сердце не замирает. Маловероятно, что у человека возникнут симптомы, однако у него может быть головокружение или обморок.
Инструментальная диагностика АВ-блокады
Если клиническая картина или симптомы указывают на возможное нарушение проводимости сердца, врач назначит
электрокардиографию (ЭКГ), чтобы оценить работу сердца и выявить возможную блокаду.
ЭКГ позволяет точно определить степень блокады
При подозрении на эпизодическую АВ-блокаду или блокаду, которая появляется только в определённые моменты (например, ночью), проводят суточное мониторирование ЭКГ (по Холтеру). Этот метод позволяет выявить эпизоды выпадения сердечных сокращений или нарушений ритма, которые не удаётся зафиксировать на обычной ЭКГ.
Эхокардиография (УЗИ сердца) используется для оценки анатомических и функциональных нарушений в сердце, которые могут вызывать АВ-блокаду. Это могут быть рубцовые изменения, патологическое увеличение камер сердца или другие структурные нарушения.
Лабораторная диагностика АВ-блокады
Чтобы выявить возможные причины АВ-блокады и оценить её влияние на организм, врач может назначить лабораторные исследования.
Анализы на электролиты (калий, магний, кальций) назначают при подозрении на нарушения минерального баланса, которые могут влиять на проводимость сердца и вызывать блокаду.
Гормональные исследования назначают, чтобы выявить заболевания щитовидной железы — ещё одну возможную причину замедления сердечного ритма.
-
Щитовидная железа, скрининг
Комплексное исследование, которое помогает диагностировать заболевания щитовидной железы и контролировать их лечение. Рекомендовано людям, входящим в группы риска по заболеваниям щитовидной железы,
в том числе жителям регионов с низким природным содержанием йода в питьевой воде, и пациентам с заболеваниями щитовидной железы в анамнезе.
Дифференциальная диагностика при АВ-блокаде
Дифференциальную диагностику проводят, чтобы исключить другие состояния, которые могут сопровождаться похожими симптомами. Это необходимо, чтобы подобрать эффективную терапию и не упустить состояния, требующие лечения.
Заболевания со сходными симптомами:
синусовая брадикардия — замедление сердечного ритма происходит из-за снижения активности синусового узла, а не из-за нарушения проводимости между предсердиями и желудочками;
вазовагальные обмороки — обмороки, связанные с резким снижением частоты сердечных сокращений и артериального давления. Могут возникать в ответ на стресс или боль, не связаны с нарушением проводимости;
ортостатическая гипотензия —
резкое падение артериального давления, когда человек резко садится из положения лёжа или встаёт. Сопровождается головокружением, слабостью, иногда потерей сознания;
пароксизмальная наджелудочковая тахикардия — внезапные приступы учащённого сердцебиения, которые чередуются с нормальным ритмом.
Чтобы исключить состояния с похожими симптомами, применяют преимущественно инструментальные исследования: ЭКГ, холтеровское мониторирование, эхокардиографию.
Лечение АВ-блокады
Основная цель терапии при АВ-блокаде — восстановить нормальный ритм сердца и снизить риск осложнений
(сердечной недостаточности, внезапной остановки сердца). Лечение врач подбирает исходя из степени АВ-блокады, причины её появления и других факторов.